胆石外来gallstone outpatient department
診療時間
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | |||||||
| 消化器外科/ヘルニア外来/胆石外来 | 9:00~11:30 | 手術 | 白井 | 手術 | 松本 ※10/30 休診(代診:白井) | 白井(第2週) 松本(第4週) |
- | ||||||
| 13:30~16:30 | |||||||||||||
担当医
胆石外来
「健診で胆石があると言われたけど、痛みはなくて困っていない」
「お腹が痛くて検査したら胆石があると言われたけど、今は痛みが治まっていて何ともない」
という方、今後どのような点に注意すればよいか、気になりませんか?
すぐに治るけど、最近腹痛の頻度が増えてきた、という方は特に注意が必要です。
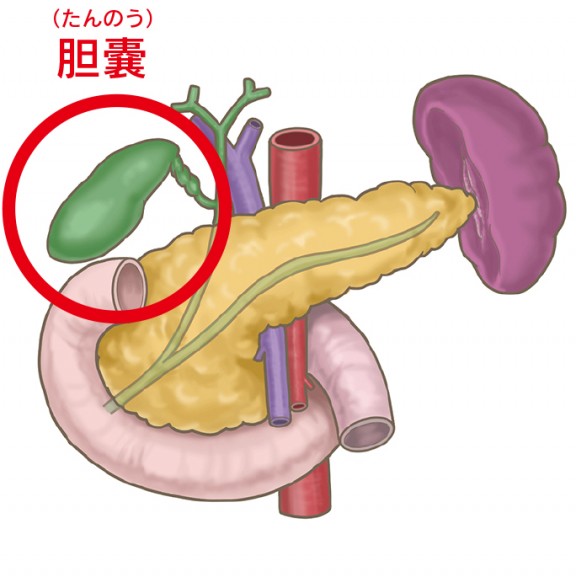
そもそも胆嚢ってどんな臓器?
胆嚢は右上腹部にある肝臓の下にくっついている袋状の臓器です。
肝臓で消化液(胆汁)を作り、胆管を通って十二指腸という食べ物の通り道へ胆汁を流します。
胆汁の通り道は枝別れしていて、枝(胆嚢管)の先にある袋が胆嚢です。
肝臓で作られた胆汁はいったん胆嚢の中へ溜められて、濃縮されます。
食べ物の通り道に食べ物が入ると、その刺激が胆嚢へ伝わり、胆嚢が収縮することで胆汁を流します。
この働きによって食べ物と胆汁が効率よく混ざり合うことができます。
胆石って何?
胆石とは胆汁の通り道にできた結石です。
2013年の調査では、胆嚢結石71.0%、総胆管結石14.1%、肝内結石3.5%と報告されています。1
日本人では約5%で胆石を保有しているといわれ、超音波検診での発見率は2–3%と言われています。
20人に1人は胆石があるので、稀な病態というわけではないのです。
胆石ができるリスク因子として、
・50–60歳代
・肥満傾向の女性、中心性肥満の男性
・胆石の家族歴
・妊娠、ホルモン補充療法、経口避妊薬の使用 →つまり女性
などが指摘されています。
ひとくちに胆石といっても、コレステロール結石、ビリルビンカルシウム石、黒色石など色々な種類があり、それぞれ胆石ができる原因が異なります。
胆石を指摘されたらどうする?
最も頻度の高い胆嚢結石についてです。
今まで無症状であった場合は、90%以上が「無症状」のままといわれています。
原則的に無症状の胆石は、経過観察しています。
約8年間のうちに10%の方で軽い症状が出現し、年に1%の方で急性胆嚢炎など重篤な症状が出現します。
一方で、腹痛が出現した場合はどうでしょうか。
過去1年に疼痛発作がある場合、疼痛がなかった人に比べて症状が高頻度に出現します。
胆嚢結石症の症状は様々ですが、腹痛・背部痛が一番多いです。
油の多い食事を摂取した後に腹痛が出現するケースが多い印象です。
-576x416.jpg)
胆石症診療ガイドライン 2016 (改訂第2版)より
胆嚢結石症の治療は?
胆嚢結石がある人の大半は無症状で、原則的に経過観察としています。
無症状の方は年に1回、超音波検査などで胆嚢の状況を確認します。
胆嚢結石が胆嚢癌のリスク因子かどうかははっきりしていませんが、胆嚢癌患者さんで胆嚢結石の合併が6倍高いとも言われているので注意が必要です。
胆嚢の壁が肥厚して癌の可能性が疑われる場合や、胆石が充満していて胆嚢の壁がよく見えない場合は手術を検討します。
一方で、腹痛や発熱、吐き気・嘔吐などの症状が出現した場合は手術を推奨しています。
術式は腹腔鏡下胆嚢摘出術と開腹胆嚢摘出術がありますが、腹腔鏡下手術が勧められています。
腹腔鏡下手術は開腹手術と比較して疼痛が少なく、創が小さく、入院期間や回復までの期間が短く、生活の質が高く保てます。2
当院では胆石症診療ガイドライン2016 3、Tokyo Guidelines 2018(胆嚢炎・胆管炎の診断・治療ガイドライン)4–6 に準じて手術適応を決定しております。
腹腔鏡下胆嚢摘出術において、より一層手術侵襲を小さくするために細いポート(腹壁に入れる筒状の器具)を使用し、ポートの数を減らす工夫もしております。
胆嚢を摘出した後の注意点は?
摘出した胆嚢を顕微鏡で検査し、悪性所見がない場合はその後通院する必要はありません。
胆嚢を摘出したことによって消化吸収機能が低下することも報告されていないため、特別心配する必要はありません。
胆嚢摘出術後、1–2か月ほどの間、軟便・下痢などがみられることがありますが、その後はたまに下痢がでる程度です。
油物を一度に大量に摂取すると、脂の一部が消化しきれずに脂肪便がでる可能性があるので注意してください。
胆石を指摘された方は、胆石外来で心配事を解決してみませんか。
今後の相談だけでも構いません。
たまに痛みがあるのを我慢されてきた方は、ライフスタイルに合わせた治療の方針を相談しに来てみてはいかがでしょうか。
【参考文献】
- 日本胆道学会学術委員会. 胆石症に関する2013年度全国調査結果報告. 胆道 2014; 28: 612–617.
- M Johansson, A Thune, L Nelvin, et al. Randomized clinical trial of open versus laparoscopic cholecystectomy in the treatment of acute cholecystitis. Br J Surg. 2005; 92(1):44–9.
- 日本消化器病学会. 胆石症診療ガイドライン 2016 (改訂第2版). 南江堂
- Seiki Kiriyama, Kazuto Kozaka, Tadahiro Takada, et al. Tokyo Guidelines 2018: diagnostic criteria and severity grading of acute cholangitis (with videos). J Hepatobiliary Pancreat Sci. 2018; 25(1): 17–30.
- Kohji Okamoto, Kenji Suzuki, Tadahiro Takada, et al. Tokyo Guidelines 2018: flowchart for the management of acute cholecystitis. J Hepatobiliary Pancreat Sci. 2018; 25(1): 55–72.
- Go Wakabayash, Yukio Iwashita, Taizo Hibi, et al. Tokyo Guidelines 2018: surgical management of acute cholecystitis: safe steps in laparoscopic cholecystectomy for acute cholecystitis (with videos). J Hepatobiliary Pancreat Sci. 2018; 25(1):73–86.